心臓は、規則正しいリズムで全身に血液を送り出すポンプとして重要なはたらきをしています。この規則正しいリズムは、心臓内で作り出される電気信号でコントロールされていますが、電気信号が乱れ、心臓の拍動リズムが不規則になる状態を不整脈といいます。
心房細動は、心臓の4つに分かれた部屋*のうち、「心房」と呼ばれる上の2つの部屋で生じた異常な電気的興奮により起こる不整脈です。心房細動が生じると、心房が痙攣したように不規則に震え、結果として、脈が不規則に速くなるのが特徴です。
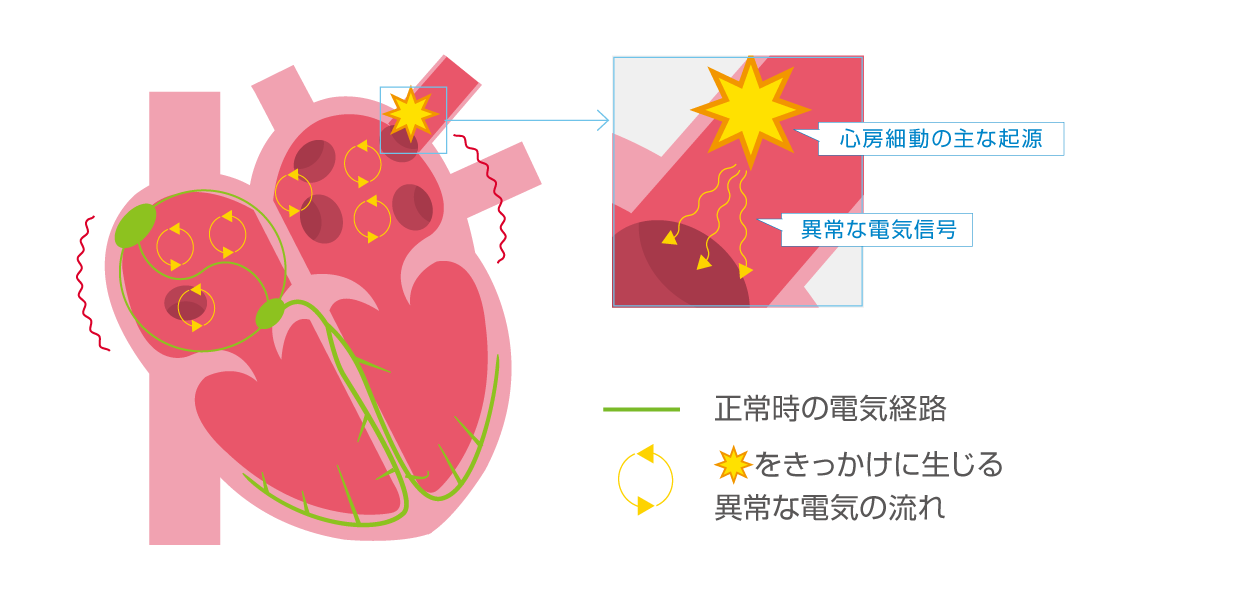
*心臓の4つに分かれた部屋のうち上の2つの部屋を「心房」、下の2つの部屋を「心室」と呼びます。
日本では、心電図検査で心房細動と診断される患者さんが約80万人いらっしゃいます。また、潜在的な人も含めると100万人を超すともいわれており1、心房細動は、糖尿病や高血圧症などと同じように一般的な病気といえるのです。 心房細動の発症リスクは加齢とともに増加し、60 歳代では100人中1人、80歳以上では100人中3.2人の割合で心房細動の患者さんがいると報告されています2。

心房細動は、発症後の発作の持続期間によって「発作性」「持続性」「長期持続性」に分けられます*。心房細動患者さんの約半数は発症後7日以内に正常な脈(洞調律)に戻る発作性心房細動の患者さんですが3、発作性心房細動はほうっておくと進行し4それに伴い塞栓症(血管に血栓が詰まる病気)や脳血管系の合併症、また死亡率も増加します5-7。
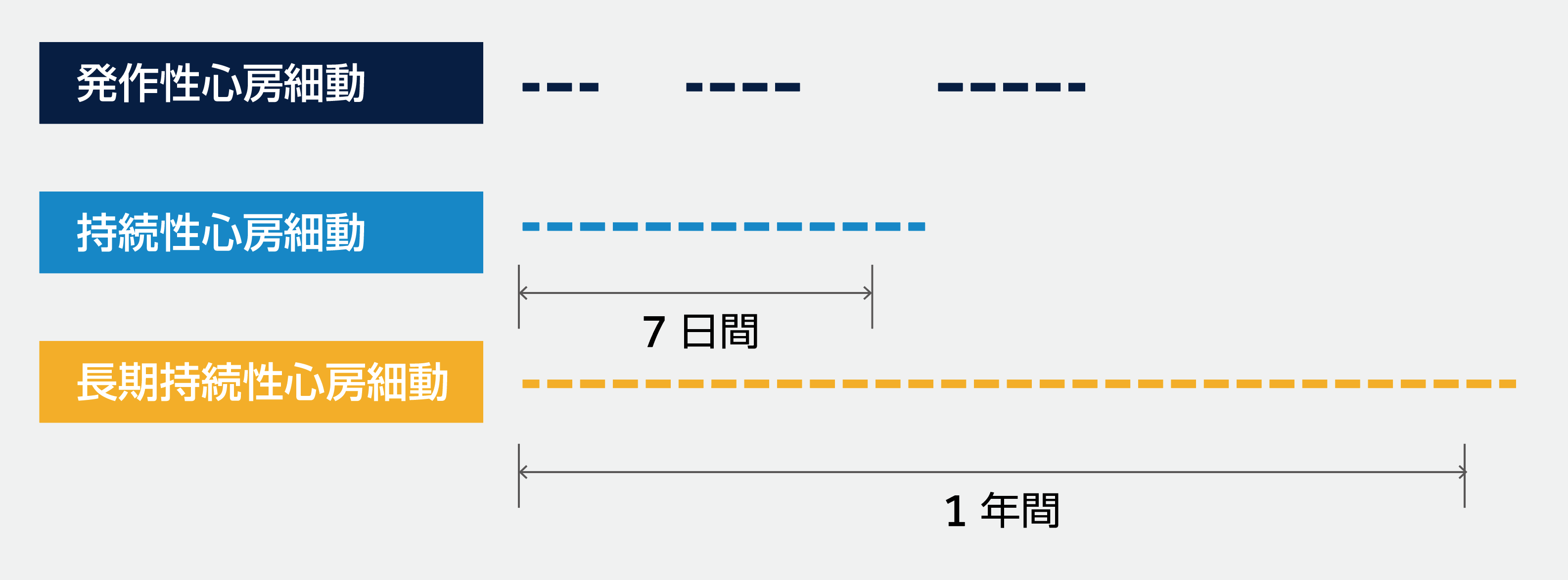
*図の破線が発作を表しています。心房細動を停止できない場合は「永続性」と分類されます。
心房細動は、それ自体は死に直結する病気ではありません。しかし、心房細動が起こると、心房内から血液がうまく送り出されなくなり、血液の「よどみ」が生じ、血栓(血液のかたまり)ができやすくなります。この血栓が血流にのって脳にまで運ばれ、脳の血管を塞いでしまうのが脳梗塞です。
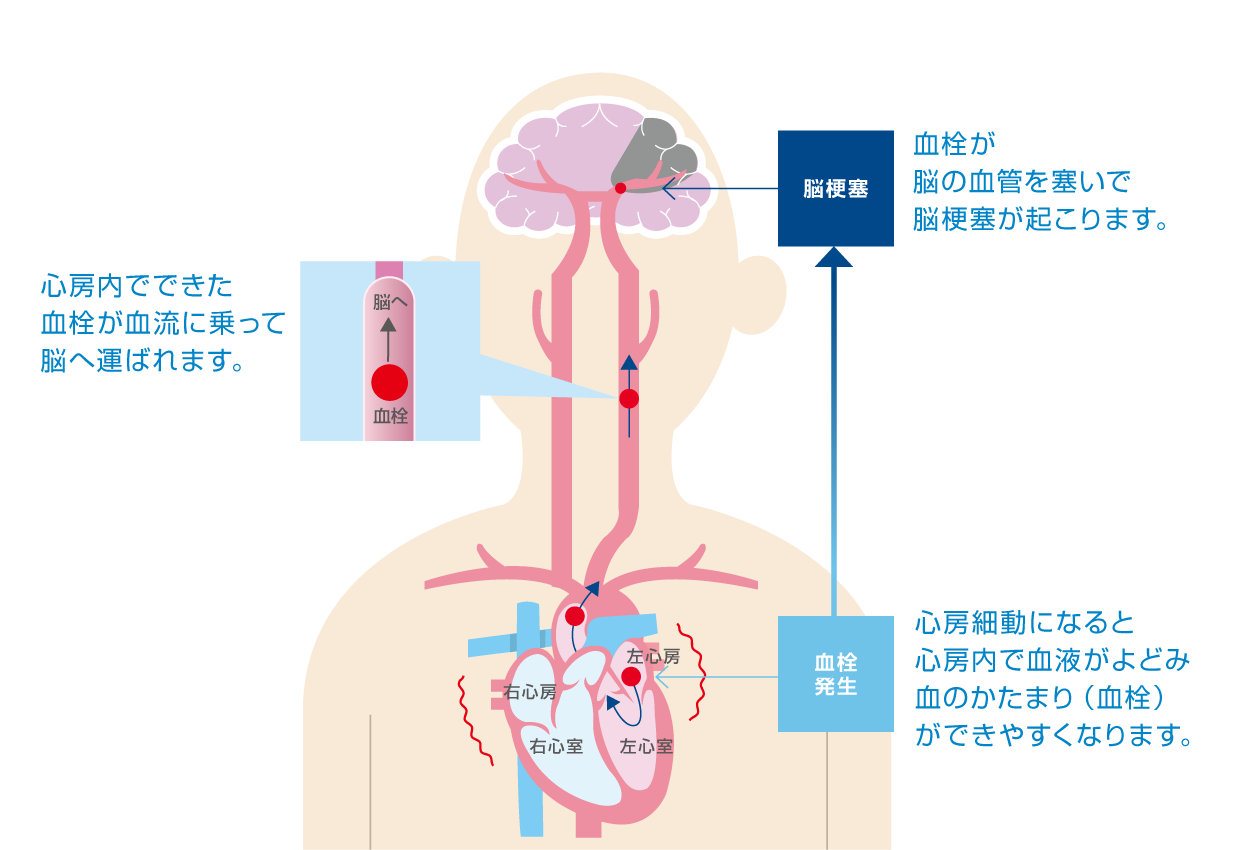
心房細動によってできる血栓は、他の原因でできる血栓よりも大きいことが知られています8。そのため、心房細動が原因で起こる脳梗塞(心原性脳塞栓症)は他の脳梗塞よりも病態が深刻です。後遺症が残ったり、死に至ったりするケースも多く、社会復帰できる確率は約50%と報告されています9。
脳梗塞で倒れられたスポーツ選手などの著名人の中には、実は、心房細動が原因で脳梗塞を発症された方もいらっしゃいました。 心房細動の患者さんが脳梗塞を発症するリスクを評価する指標として「CHADS2」スコアがあります。1 点で2.8%、6 点で18.2%と、このスコアが高いほど脳梗塞の発症リスクが高くなりますが、スコアが0点でも脳梗塞を発症するリスクはゼロではありません10。
| □ 心不全 | 1点 | |
| □ 高血圧 | 1点 | |
| □ 75歳以上 | 1点 | |
| □ 糖尿病 | 1点 | |
| □ 脳梗塞やTIA*の既往 | 2点 | |
TIA:一過性脳虚血発作
心房細動は、治療を行わないでほうっておくと、発作性から持続性へと進行し、脳塞栓症や死亡リスクがさらに上昇してしまいます。しかし、早い段階で治療を行うほど治療成績が高いことが期待されるため、できる限り早く心房細動に気づき、早期に適切な治療を行うことが重要です。
心房細動では、脈の乱れ、胸部の不快感、胸の痛み、動悸、息苦しさ、運動時の疲労感、めまいなどの症状が起こります。しかし、約50%程度の患者さんは症状を自覚しないもいわれています11。とくに発作持続期間が短い発作性心房細動は、見つかりにくいため注意が必要です。
また、患者さんの中には、脳梗塞になった後で実は心房細動であったと診断される方もいらっしゃいます。

心房細動は、加齢によって発症リスクが増加することから、誰にでも起こりうる病気です。
加齢のほか、高血圧、弁膜症、狭心症、心不全、心筋梗塞などの心臓に関連した病気、そして意外にも糖尿病、また飲酒や喫煙の習慣のある方は、心房細動の発症リスクが高くなります12。
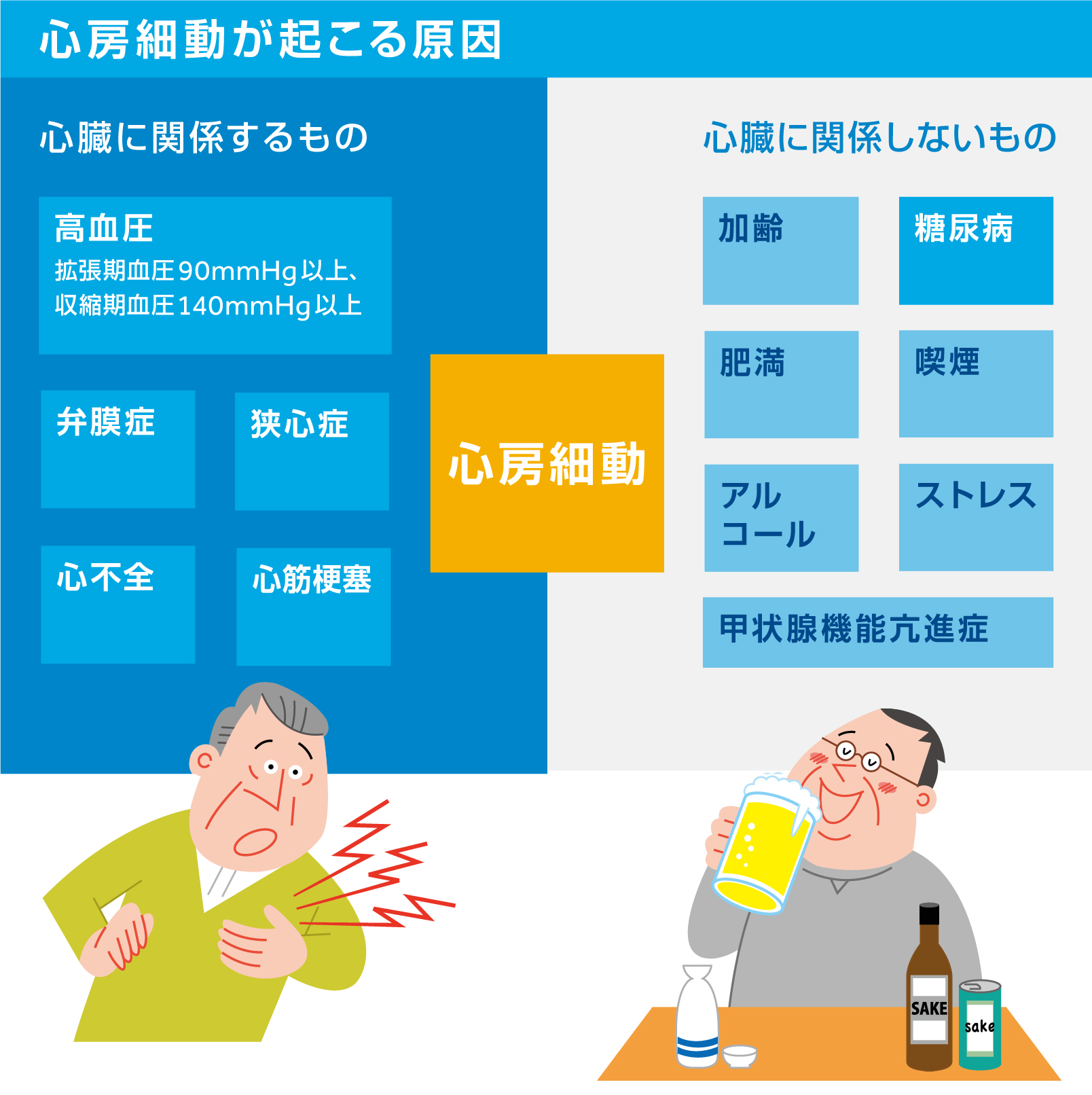
心房細動と関係の深い疾患や症状について解説しています。
心房細動の診断には、心電図検査で脈の乱れを確認することが必要です。一度の検査で心房細動が見つからない場合でも、心房細動の症状をお持ちの方や心房細動になりやすいとされる方は、定期的な検査をおすすめします。
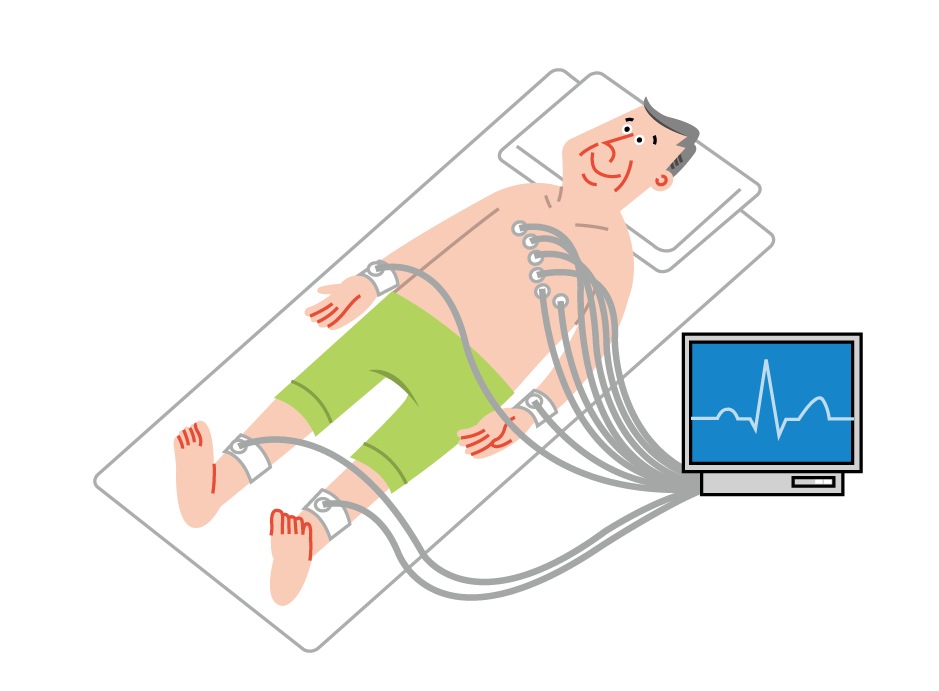
ベッドに横になった状態で10か所に電極を貼り付けて検査を行います。
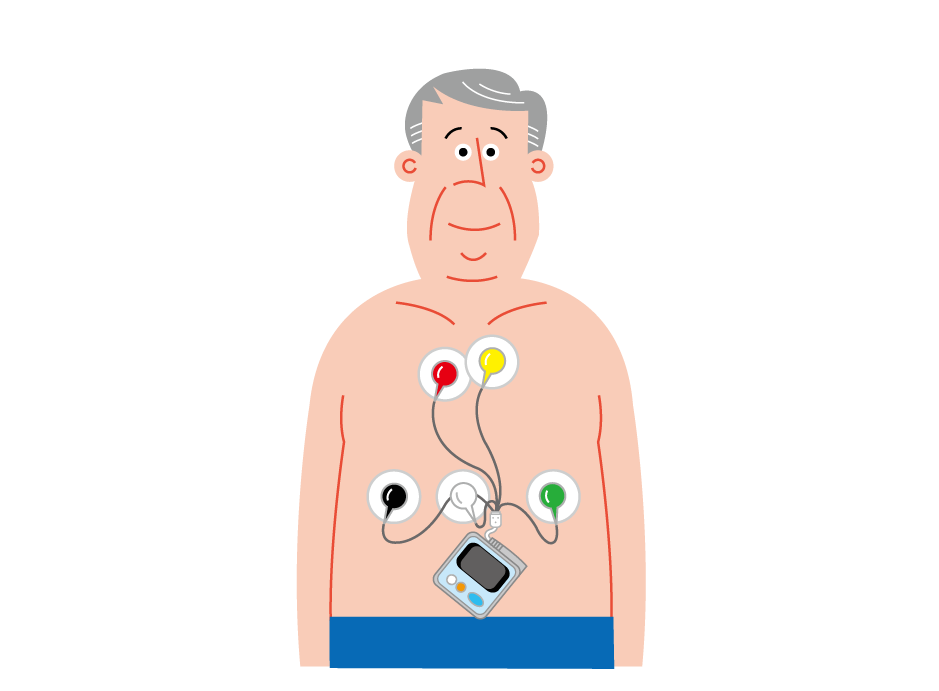
体表面心電図検査では検出されにくい発作性心房細動が疑われる場合、ホルダー心電計という携帯型の心電図系を用いて、24時間分の心電図を連続記録します。また、イベントレコーダーといわれる携帯型の心電図計を用いて、24時間分の心電図を連続記録します。また、イベントレコーダーといわれる携帯型の心電計で、発作時のイベントのみを24 時間以上記録する場合もあります。
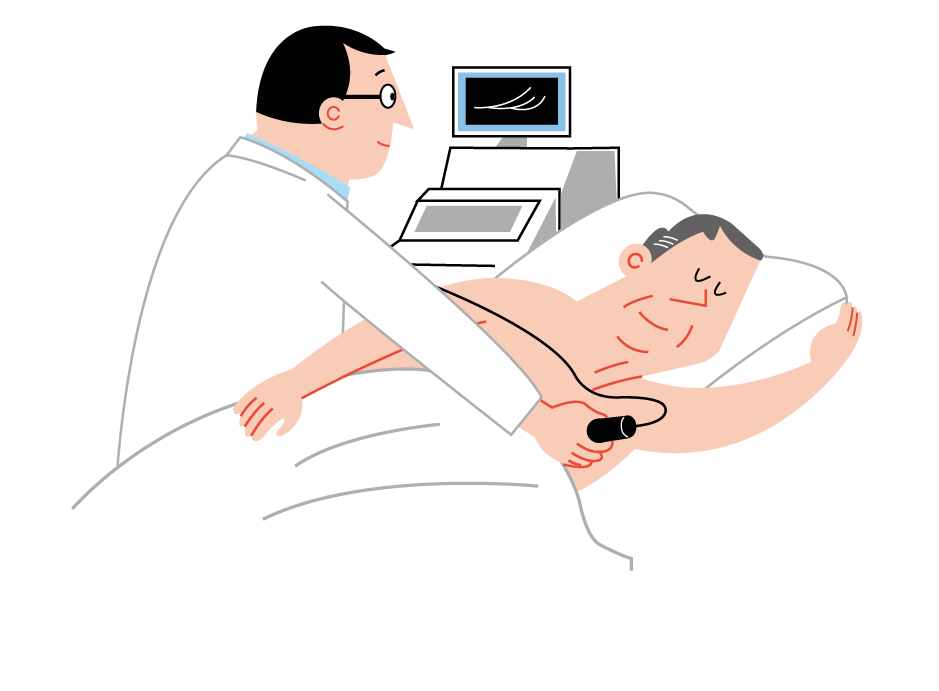
心臓の形や大きさ、また、血液を正常に送り出すのに重要な心房ー心室間にある弁( べん) の機能を調べるための検査です。より詳細な情報を得るために、心臓CT 検査や心臓MRI 検査を行う場合もあります。
治療方針は、患者さんの持つ他の疾患や年齢などを考慮し、患者さんのご意向をふまえて決定されます。
気になることは必ず担当医師にご相談ください。
まず食事や運動、睡眠など生活習慣を見直し、血糖値や血圧値をしっかりコントロールします。必要に応じて薬物療法も行います。


脳梗塞の原因となる血栓ができるのを防ぐため、患者さんの病態や脳梗塞リスクに合わせて抗凝固療法を行います。従来の抗凝固薬には食事に制限がありましたが、近年登場した抗凝固薬には食事制限が不要なものもあります。


心房細動の治療には、心房細動を受け入れてうまく付き合っていく方法(レートコントロール)と、心房細動そのものを取り除く方法(リズムコントロール)があり、それぞれに薬物療法と非薬物療法があります。
レートコントロールでは、主に薬物療法がおこなわれます。心房細動が生じたままのため抗凝固薬の継続が必須ですが、心房から心室に伝わる電気信号を減らして心拍数を正常に近づけます。
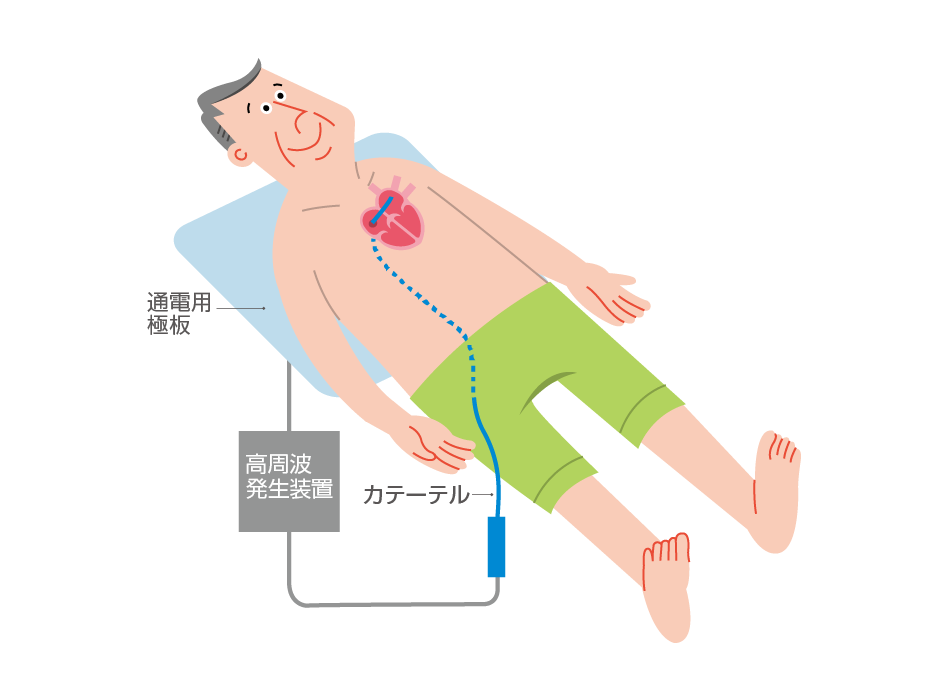
リズムコントロールでは、これまで主に心房細動の発作を抑制する抗不整脈薬による薬物療法がおこなわれていました。しかし、完全な抑制が困難なことが多く、抗凝固薬の併用が必要になることや、抗不整脈薬により徐脈や他の不整脈を引き起こす副作用も多いことから、近年では心房細動の根治を目指す治療として、カテーテルアブレーションが選択されることもあります。カテーテルアブレーションでは、カテーテルという細い管を足の付け根から血管(静脈)を通じて心臓に入れ、心房細動の原因を発する部位(肺静脈の入口付近)を冷凍あるいは焼灼します13。
1 Ohsawa, M et al. J Epidemiol. 2005; 15(5): 194-196.
2 Inoue, H et al. Int J Cardiol. 2009; 137(2): 102-107.
3 Akao, M et al. J Cardiol. 2013;61(4): 260-266.
4 Kerr, CR et al. Am Heart J. 2005; 149(3): 489-496.
5 Link, MS et al. Circ Arrhythm Electrophysiol. 2017; 10: e004267.
6 Takabayashi, K et al. Stroke. 2015; 46: 3354-3361.
7 Deguchi, I et al. Eur J Neurol. 2015; 22(8): 1215-1219.
8 鄭秀明 Prog. Med. 1997; 17(11): 2979-2983.
9 奥村謙, 目時典文, 萩井譲士. 心電図 2011; 31: 292-296.
10 Gage, BF et al. JAMA. 2001; 285(22): 2864-2870.
11 Esato, M et al. Chest 2017; 152(6): 1266-1275.
12 Schnabel, RB et al. Eur J Heart Fail. 2013; 15(8): 843-849.
13 Haïssaguerre, M et al. N Engl J Med. 1998; 339(10):659-666.

外部サイトに移動するリンクがクリックされました。続行すると、日本メドトロニックのWEBサイトから外部サイトに移動します。
日本メドトロニックはリンク先のサイトの内容およびリンク先サイトの利用(商取引およびトランザクションを含む)については一切の責任を負いかねます。リンク先サイトの利用については、そのサイトの利用条件が適用されます。